پسوریازیس (Psoriasis)
پسوریازیس یک بیماری خودایمنی مزمن است که بر پوست تاثیر میگذارد. این بیماری باعث افزایش سرعت تولید سلولهای پوستی میشود و منجر به ایجاد پلاکهای قرمز و ملتهب میگردد که معمولاً با پوستهریزی نقرهای پوشیده شدهاند. پسوریازیس میتواند در هر ناحیهای از بدن رخ دهد، اما شایعترین نواحی درگیر عبارتند از: پوست سر، آرنج، زانو و کمر. این بیماری میتواند موجب عوارض جسمی و روانی شود و نیاز به مدیریت مداوم دارد.
- علل و عوامل بروز بیماری:
پسوریازیس یک بیماری پیچیده است که ناشی از ترکیب عوامل ژنتیکی و محیطی است.
۱. ژنتیک:
- احتمال بروز پسوریازیس در افرادی که تاریخچه خانوادگی این بیماری را دارند بیشتر است. حدود ۳۰٪ از افراد مبتلا به پسوریازیس سابقه خانوادگی دارند.
- جهشهای ژنتیکی خاصی در افراد مبتلا شناسایی شده است که احتمال بروز بیماری را افزایش میدهند.
۲. پاسخ ایمنی:
- در پسوریازیس، سیستم ایمنی بدن به اشتباه سلولهای پوست را به عنوان مهاجم شناسایی کرده و باعث التهاب میشود. این التهاب موجب تحریک تولید سریع سلولهای پوستی میشود که معمولاً در چرخه طبیعی پوست ۲۸ روز طول میکشد، اما در پسوریازیس این چرخه به ۳-۴ روز کاهش مییابد، که باعث تجمع سلولها و تشکیل پلاکها میشود.
3.عوامل محیطی:
- عفونتها: عفونتهای ویروسی و باکتریایی، بهویژه گلودرد استرپتوکوکی، میتوانند بهعنوان محرک در افراد مستعد عمل کنند.
- استرس: استرس فیزیکی و روانی میتواند باعث تشدید علائم شود.
- زخم و آسیب پوست: ضربههای فیزیکی، جراحیها یا سوختگیها میتوانند علائم پسوریازیس را تحریک کنند (پدیده کوبنر).
- داروها: برخی داروها مانند لیتیوم، داروهای ضد-malaria و داروهای ضد التهاب غیراستروئیدی (NSAIDs) میتوانند علائم را تشدید کنند.
- شرایط آبوهوایی: هوای سرد و خشک میتواند علائم پسوریازیس را بدتر کند.
- علائم و نشانهها:
علائم پسوریازیس میتواند بسته به نوع بیماری و شدت آن متفاوت باشد، اما به طور کلی عبارتند از:
۱. پلاکهای پوستی:
- پلاکهای قرمز و ملتهب که معمولاً با پوستهریزی نقرهای یا سفید پوشیده شدهاند. این پلاکها معمولاً در نواحی آرنج، زانو، پوست سر، کمر و پایین کمر مشاهده میشوند.
۲. خارش و درد:
- خارش و در برخی موارد درد در نواحی درگیر. این درد ممکن است ناشی از ضخیم شدن پوست و ترکخوردن آن باشد.
۳. پوست ترک خورده:
- در موارد شدید، پوست ممکن است ترک خورده و خونریزی کند.
۴. تغییرات ناخن:
- بسیاری از افراد مبتلا به پسوریازیس دچار تغییراتی در ناخنهای خود میشوند که ممکن است شامل فرورفتگیها، لکههای سفید و ضخیمشدگی ناخن باشد.
۵. علائم عمومی:
- در برخی موارد، پسوریازیس ممکن است با تب، سردرد، یا علائم مشابه یک بیماری خودایمنی دیگر همراه باشد.
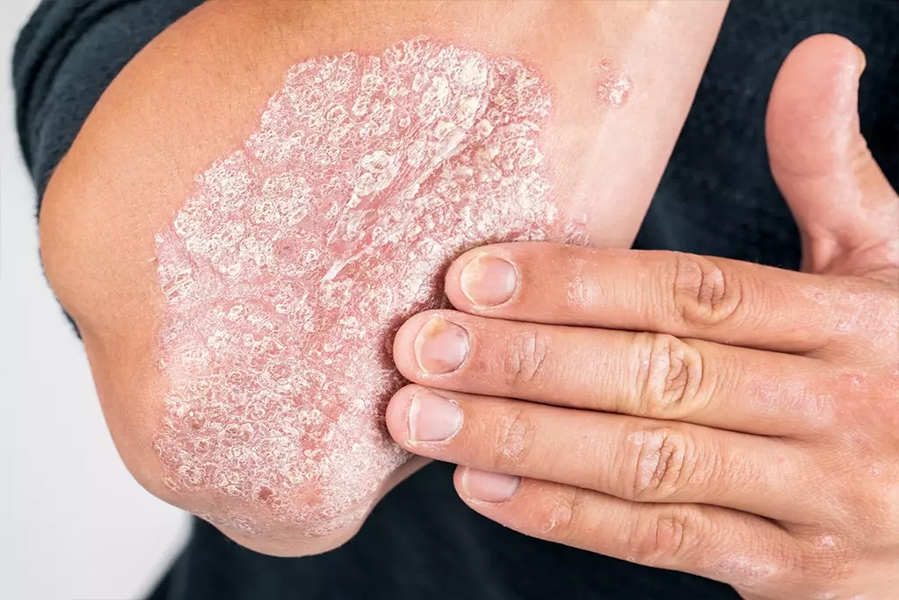
- تشخیص بیماری:
تشخیص پسوریازیس بر اساس معاینه بالینی و تاریخچه پزشکی بیمار است. معمولاً نیازی به آزمایشهای خاص نیست، اما در موارد خاص ممکن است پزشک از روشهای زیر برای تایید تشخیص استفاده کند:
۱. بیوپسی پوست:
- اگر تشخیص قطعی مشکل باشد، بیوپسی پوست برای بررسی ساختار سلولی و تایید پسوریازیس انجام میشود.
۲. آزمایش خون:
- در برخی موارد، برای رد سایر بیماریها یا ارزیابی وضعیت عمومی بیمار ممکن است آزمایش خون تجویز شود، اگرچه این آزمایش برای تشخیص پسوریازیس ضروری نیست.
- درمانها و روشهای مدیریت:
درمان پسوریازیس هدفدار است و به کاهش التهاب، سرعت تولید سلولهای پوستی و بهبود علائم کمک میکند. درمانها شامل موارد زیر است:
۱. درمانهای موضعی:
- کورتیکواستروئیدها: داروهای ضدالتهابی که برای کاهش التهاب و تسکین خارش استفاده میشوند.
- آنالوگهای ویتامین D3: مانند کالسپوتریول که برای کاهش سرعت تولید سلولهای پوستی بهکار میروند.
- قطرانهای قطرهای و شامپوهای ضدقارچ: در صورت درگیری پوست سر، شامپوهایی با کتوکونازول یا سولفید سلنیوم مفید هستند.
- ترکیبات قطرهای و کرمهای حاوی قطران زغال سنگ: برای درمان پلاکها و کاهش التهاب.
۲. درمانهای سیستمیک:
- داروهای بیولوژیک: مانند اینفلکسیماپ و اومالیزوماب برای کاهش التهاب شدید در موارد مقاوم به درمانهای موضعی.
- متوتروکسات: دارویی که برای درمان انواع شدید پسوریازیس استفاده میشود و بر سرعت تولید سلولهای پوستی تاثیر میگذارد.
- سیكلوسپورین: دارویی که سیستم ایمنی بدن را سرکوب میکند و برای درمان انواع شدید استفاده میشود.
۳. درمانهای نور درمانی (فتوتراپی):
- تابش نور UVB برای کاهش التهاب و سرعت تولید سلولهای پوستی.
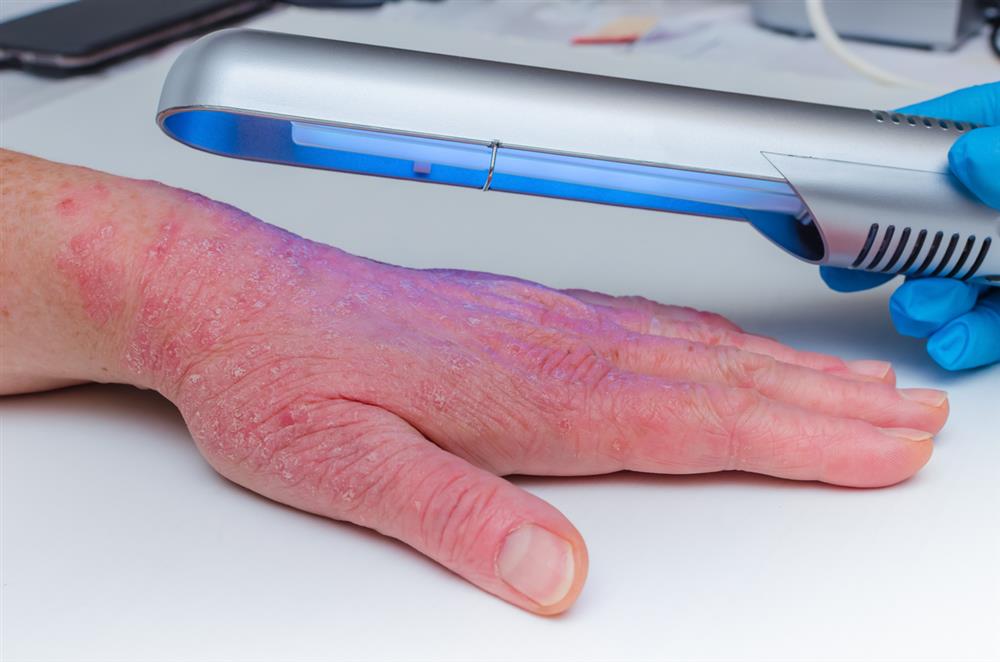
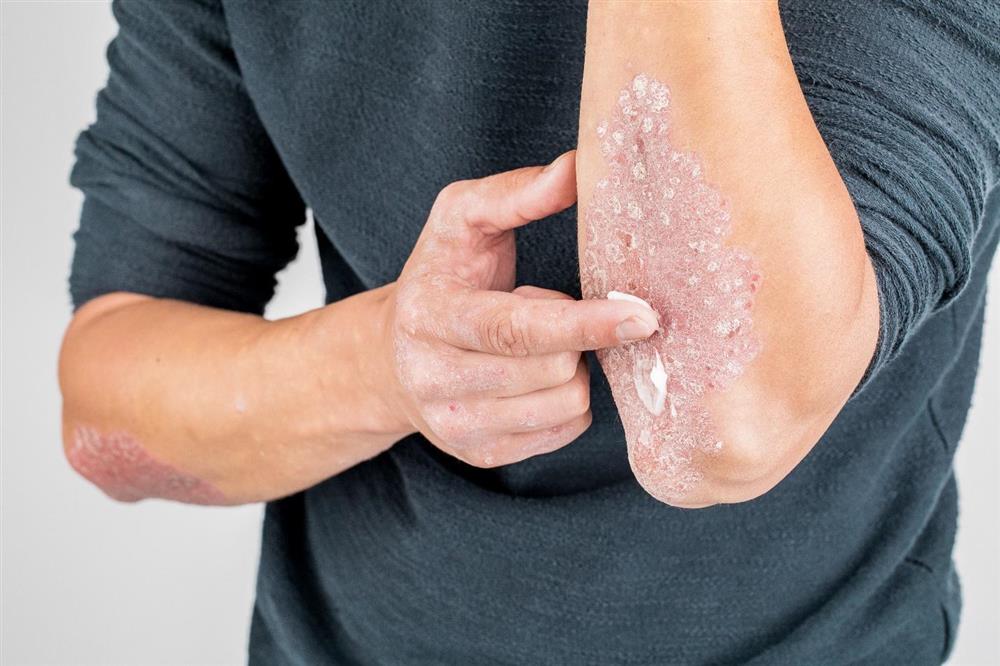
- مراقبتهای خانگی و نکات بیشتر:
- استفاده از مرطوبکنندهها: استفاده منظم از کرمها و پمادهای مرطوبکننده برای حفظ رطوبت پوست و جلوگیری از خشکی و ترکخوردگی.
- دوش آب گرم: از دوش گرفتن با آب داغ اجتناب کرده و ترجیحاً از آب ولرم استفاده کنید.
- مدیریت استرس: از تکنیکهای مدیریت استرس مانند مدیتیشن، یوگا و تنفس عمیق برای کاهش تشدید علائم بهره ببرید.
- پرهیز از تحریکات پوستی: از پوشیدن لباسهای تنگ و خشن یا استفاده از صابونهای معطر خودداری کنید.
- رژیم غذایی سالم: مصرف مواد غذایی ضدالتهابی مانند اسیدهای چرب امگا ۳ و سبزیجات برگ سبز میتواند به بهبود وضعیت پوست کمک کند.
- آیا بیماری مسری است؟
خیر، پسوریازیس یک بیماری غیرمسری است و از فردی به فرد دیگر منتقل نمیشود.
- نکات ویژه برای اسکین کرها:
- استفاده از محصولات بدون عطر و الکل: محصولات مراقبت از پوست باید فاقد مواد تحریککننده مانند الکل و عطر باشند که ممکن است باعث تشدید علائم پسوریازیس شوند.
- آبرسانی پوست: محصولات مرطوبکننده حاوی گلیسیرین و سرامیدها میتوانند به حفظ رطوبت پوست کمک کنند و از خشکی و ترکخوردگی پوست جلوگیری کنند.
- آگاهی از درمانهای نوردرمانی: آگاهی از درمانهای فتوتراپی و راهکارهای ایمن برای قرار گرفتن در معرض نور UV میتواند در مدیریت بیماری مؤثر باشد.
- نتایج بلندمدت و پیشآگهی:
پسوریازیس یک بیماری مزمن است که میتواند علائم آن دورهای تغییر کند. در بسیاری از افراد، با درمان مناسب، میتوان علائم را کنترل کرد. با این حال، بیماری ممکن است در برخی افراد شدیدتر شود و نیاز به درمانهای پیچیدهتر داشته باشد. افراد مبتلا به پسوریازیس ممکن است در معرض خطر بالاتری برای ابتلا به بیماریهای قلبی، دیابت و افسردگی قرار داشته باشند.
- مطالعات و منابع معتبر:
- American Academy of Dermatology (AAD) – Psoriasis Guidelines.
- National Psoriasis Foundation (NPF) – Psoriasis Treatment Options.
- Mayo Clinic – Psoriasis Causes, Symptoms, and Treatments.
- Journal of the American Academy of Dermatology (JAAD) – Advances in Psoriasis Management.
- PubMed – Research articles on Psoriasis Pathophysiology and Treatment.